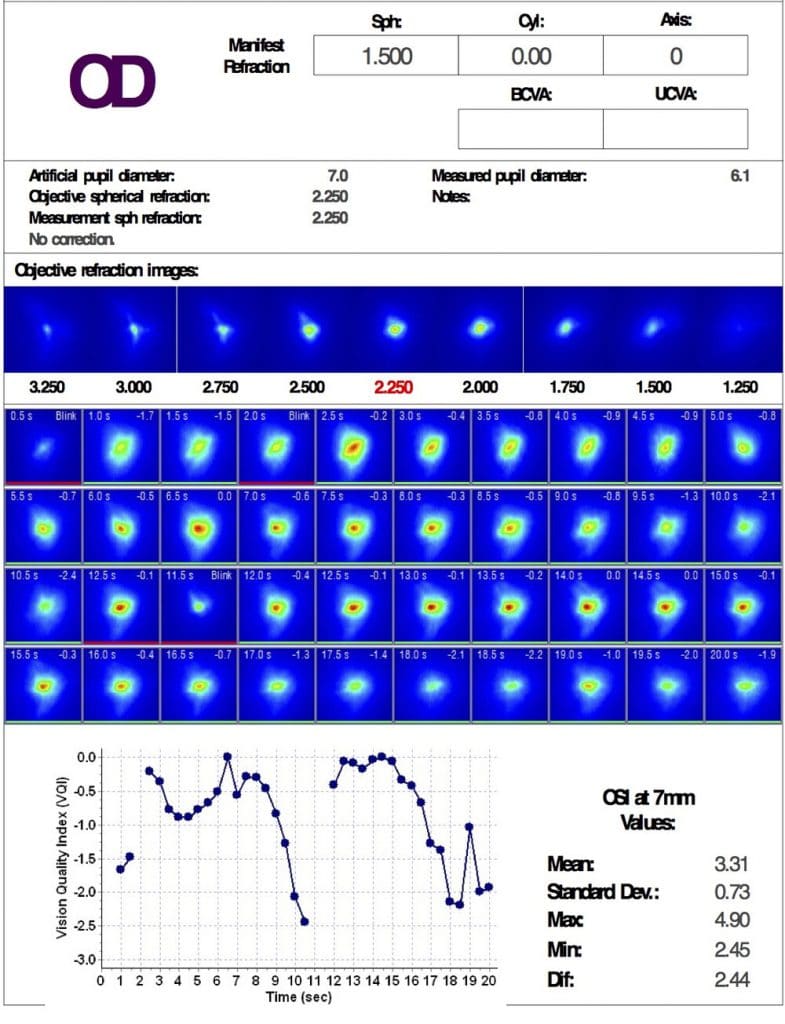
La prévalence de la pathologie de la surface oculaire est considérable dans les centres ophtalmologiques de premier recours. Plusieurs auteurs s’accordent sur un minimum de 30% des consultations ophtalmologiques, hors réfraction, mais la définition et la classification de la pathologie liée au Dysfonctionnement des Glandes de Meibomius (DGM) demeure complexe (TFOS, DEWS II, 2017).
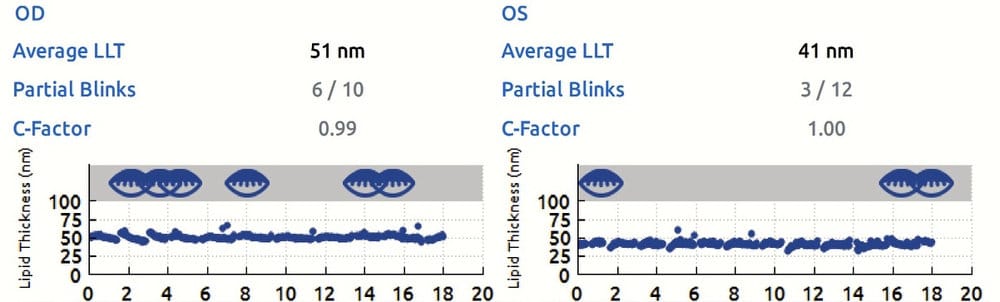
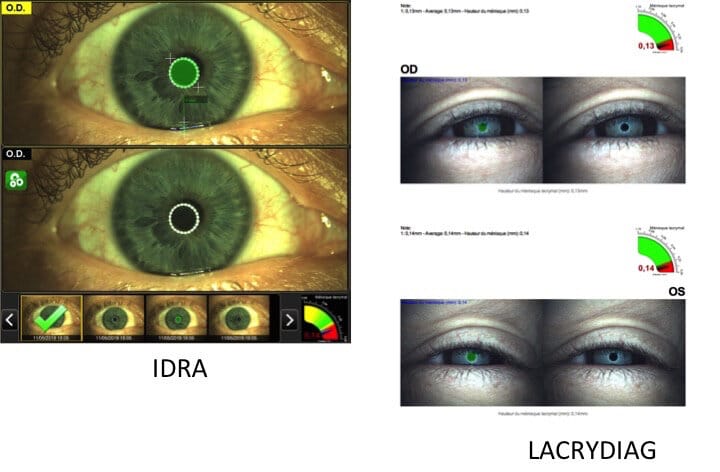
Les Glandes de Meibomius (GM) sont au nombre de 30-35 sur la paupière supérieure et de 25 à 30 sur la paupière inférieure. On ne connaît pas avec exactitude la part de chaque paupière dans la sécrétion totale de Meibum, mais il semblerait que la sécrétion des paupières inférieures soit la plus importante (d’ou l’intérêt de la meibographie des paupières inférieures pour un dépistage).
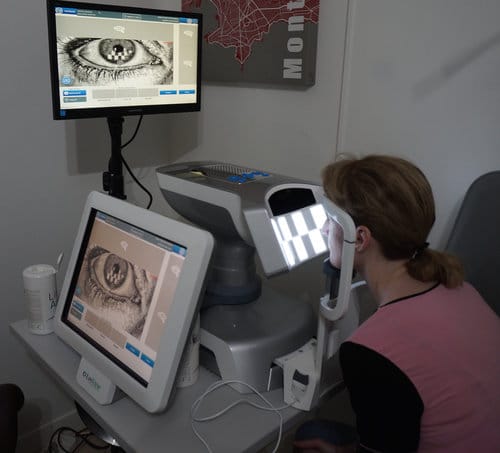
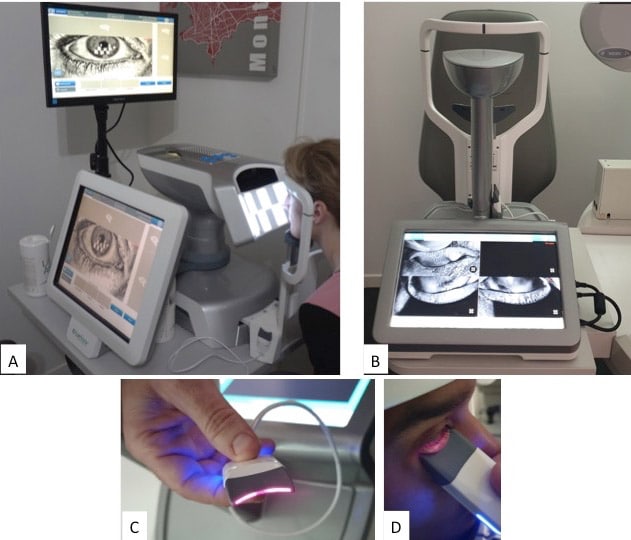
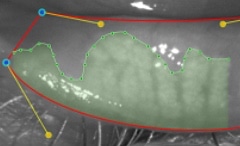
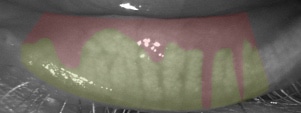
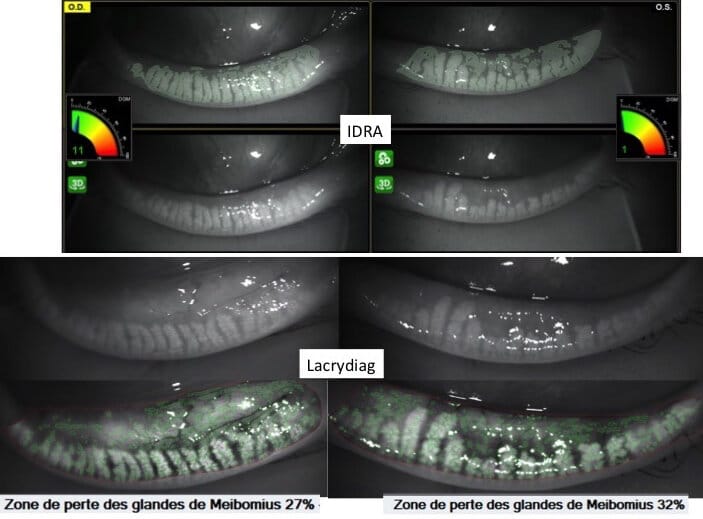
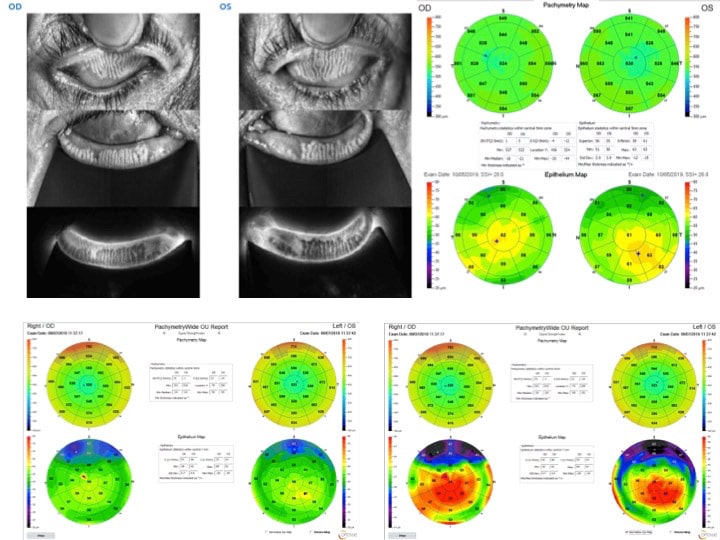
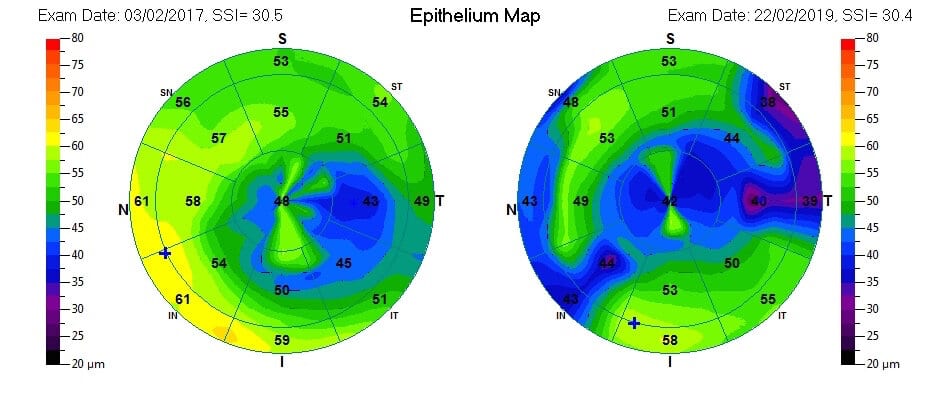
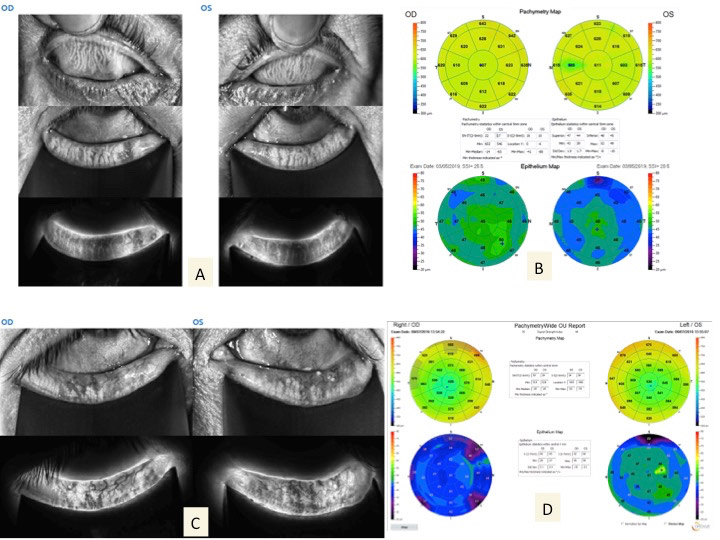
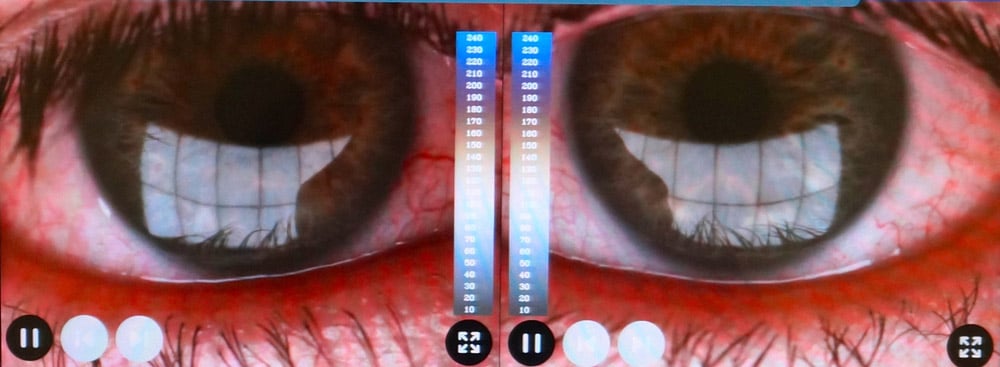
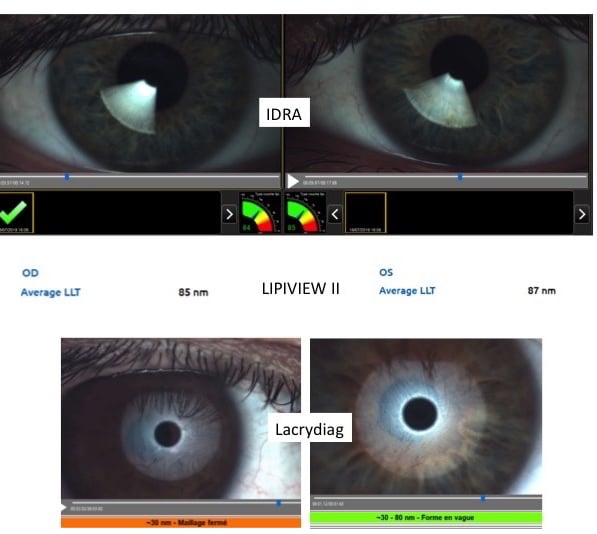
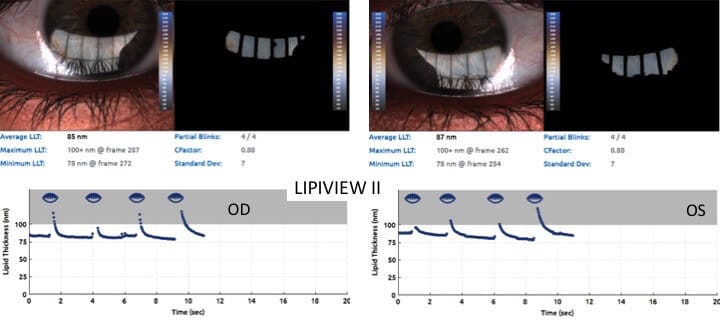
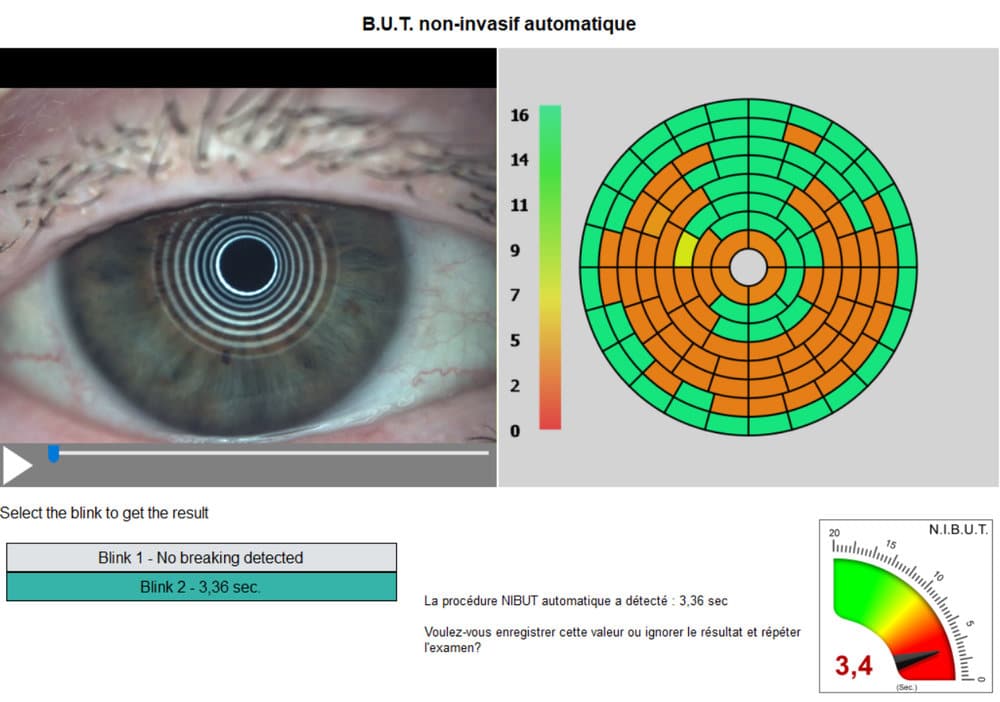
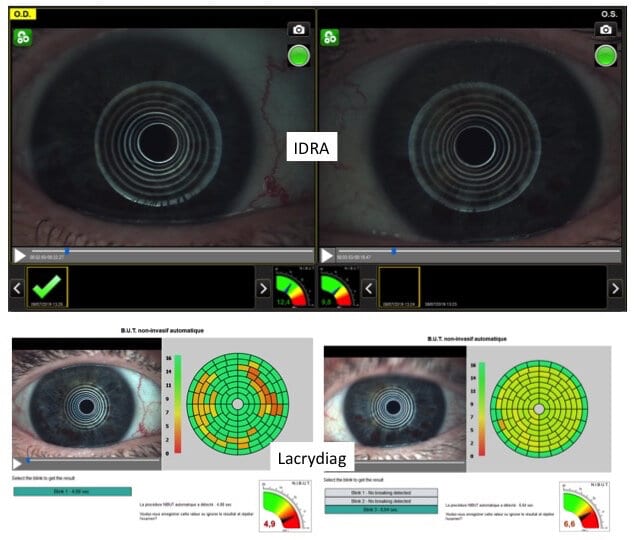
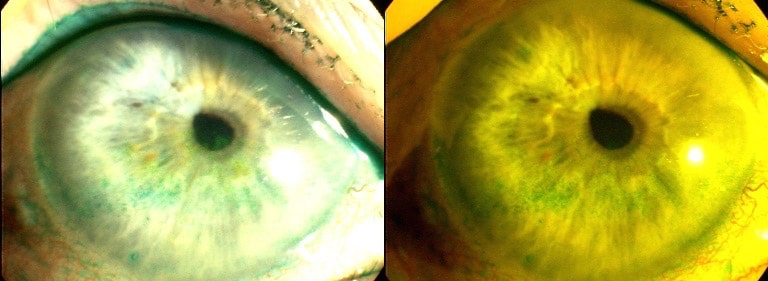
La Meibographie est un technique qui nous permet d’évaluer la morphologie des Glandes de Meibomius in vivo, de manière non invasive et sans désagréments pour le patient. La plupart des Meibographes actuels utilisent la lumière infra rouge pour visualiser directement les structures glandulaires (les glandes apparaissent comme des structures tubulaires de couleur blanche). Les Meibographes les plus sophistiqués permettent une analyse en transillumination avec un éverseur de paupières muni d’une source de lumière infra-rouge générant des images en « négatif » (les glandes apparaissent comme des structures tubulaires de couleur noire).
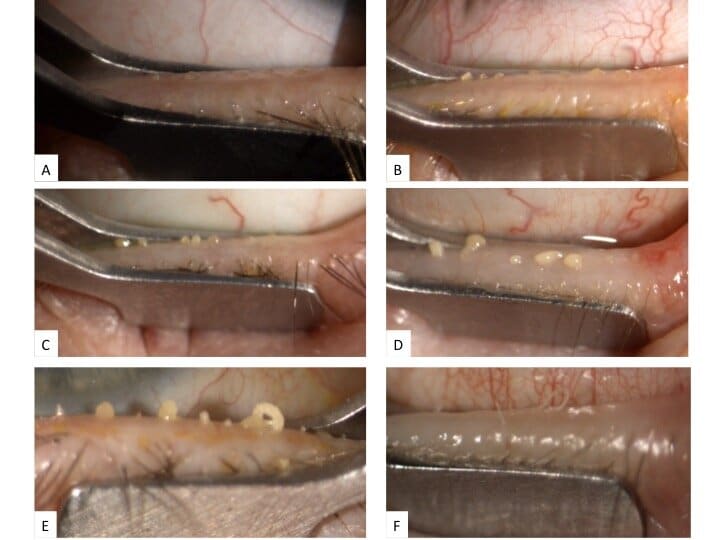
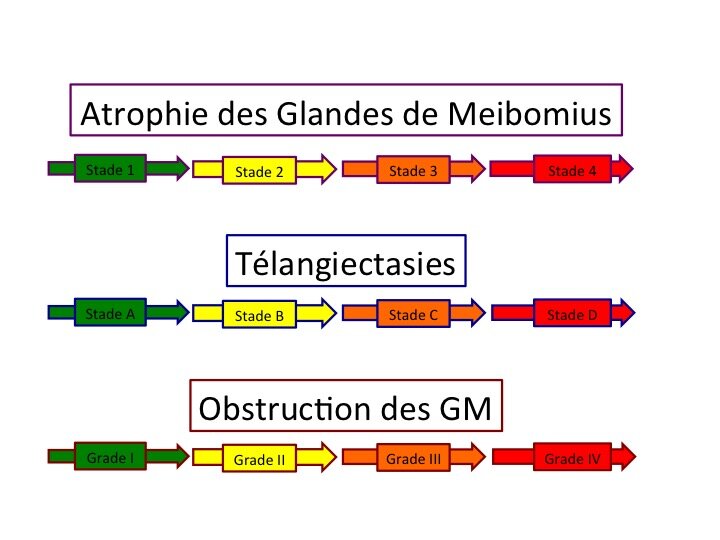
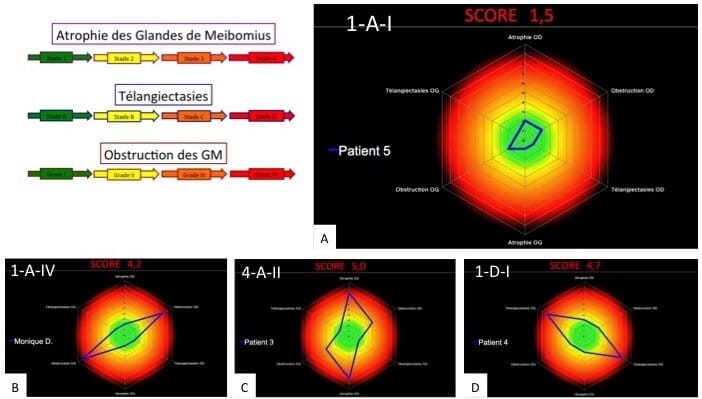
Stade 1 : Moins de 25 % d’atrophie des Glandes de Meibomius (A)
Stade 2 : Atrophie des Glandes de Meibomius comprise entre 25 et 50 % (B)
Stade 3 : Atrophie des Glandes de Meibomius comprise entre 50 et 75 % (C)
Stade 4 : Atrophie des Glandes de Meibomius supérieure à 75 % (D)
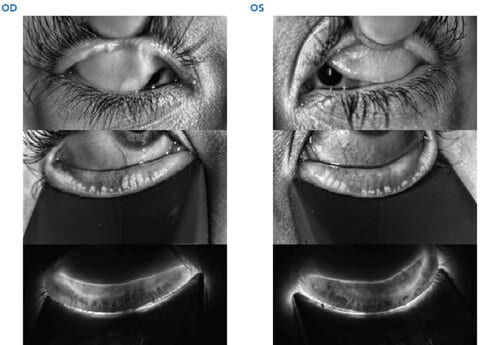
Le Stade 1 d’Atrophie des Glandes de Meibomius
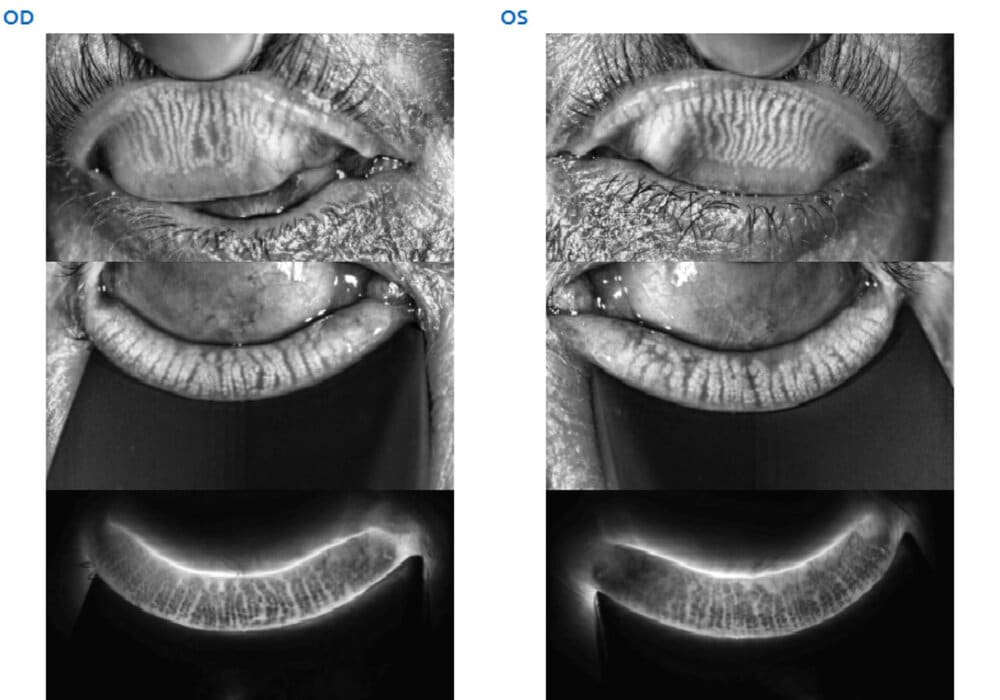
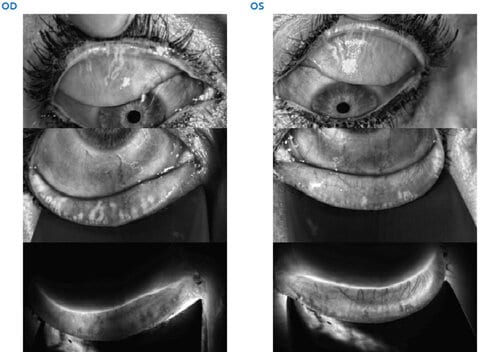
Le Stade 2 d’Atrophie des Glandes de Meibomius
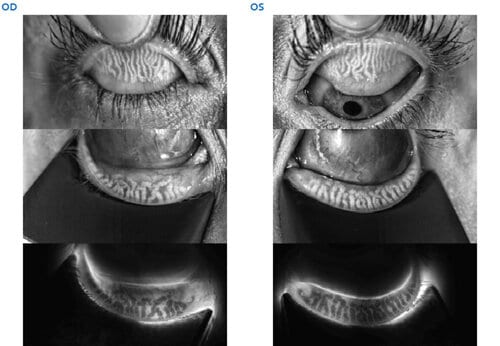
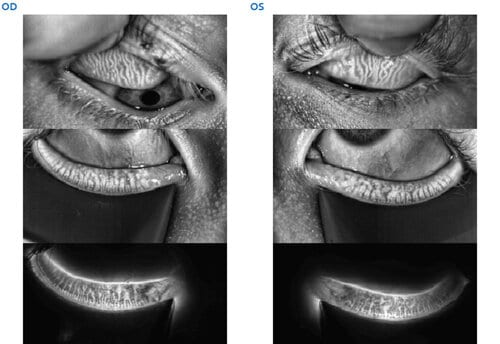
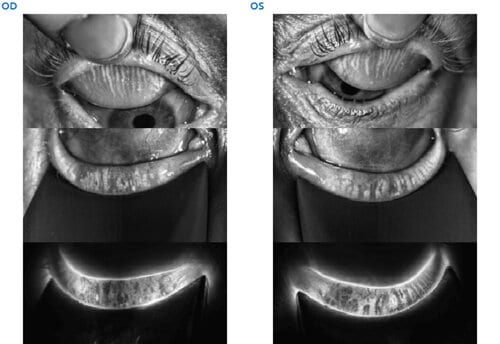
Le Stade 3 d’Atrophie des Glandes de Meibomius
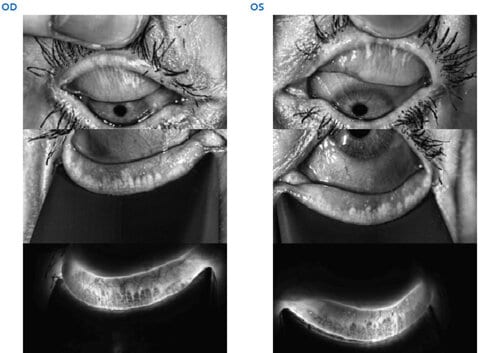
Le Stade 4 d’Atrophie des Glandes de Meibomius
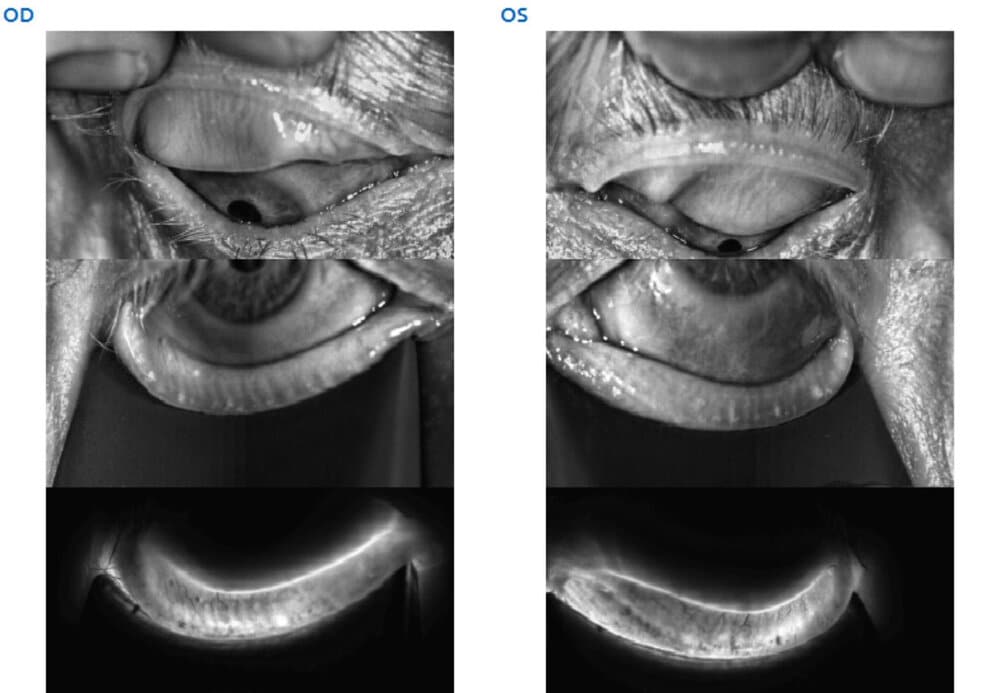
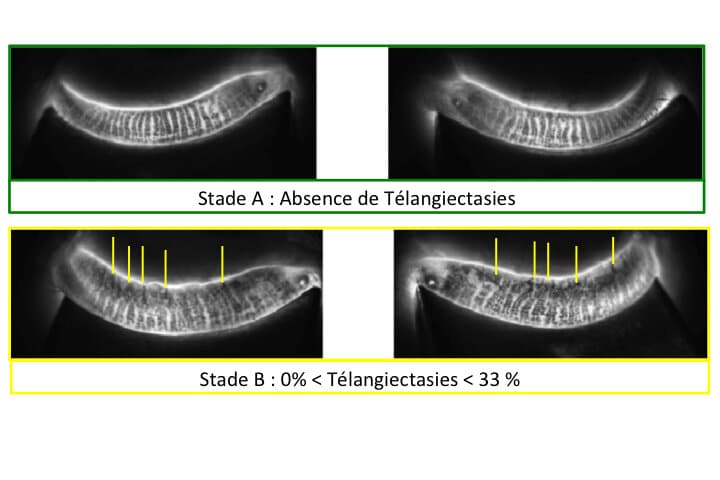
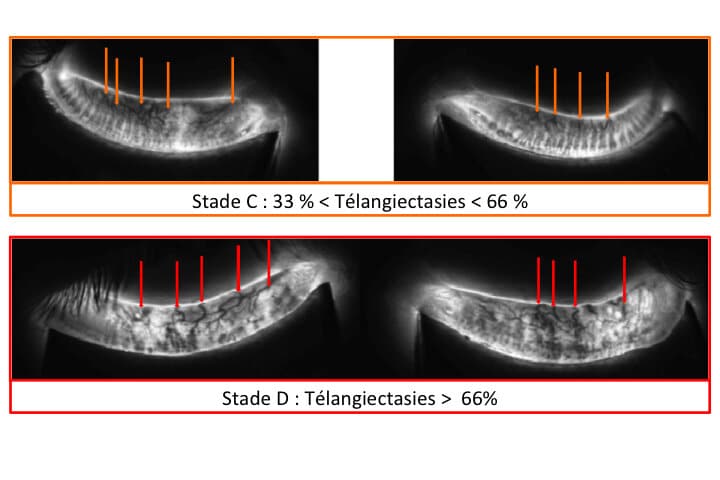
L’étude Meibographique permet de définir 4 Stades de gravité de l’Inflammation (télangiectasies)
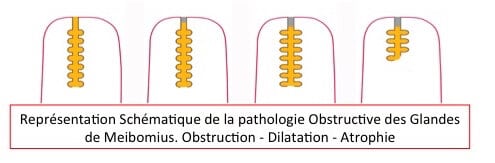
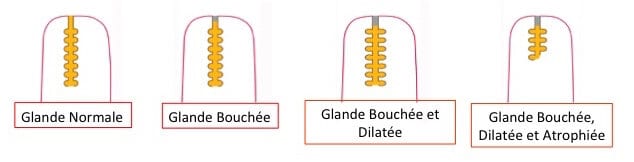
L’Analyse de l’Obstruction des Glandes de Meibomius permet de classer la gravité de l’atteinte